缺血性脑卒中严重危害我国居民健康,发病率高、死亡率高、致残率高,发病后每分钟约190万个脑细胞死亡,未及时救治易致死亡或遗留偏瘫等严重后遗症,早期识别、及时就医、快速救治是关键。
近日,广州市花都区人民医院卒中中心成功救治一名在列车上突发大血管闭塞的年轻患者。医护团队凭借精湛医术与高效流程,为患者抢下宝贵时机,助其转危为安。
紧急!列车上突发脑梗
8月20日,39岁的湖北籍薛先生(化姓)在乘火车途中突发卒中,出现意识模糊、无法言语、右侧身体无法活动等症状。列车长紧急联系广州北火车站,火车临时停靠后,早已等候的120急救人员将其送至附近医院,因病情危重转入广州市花都区人民医院。
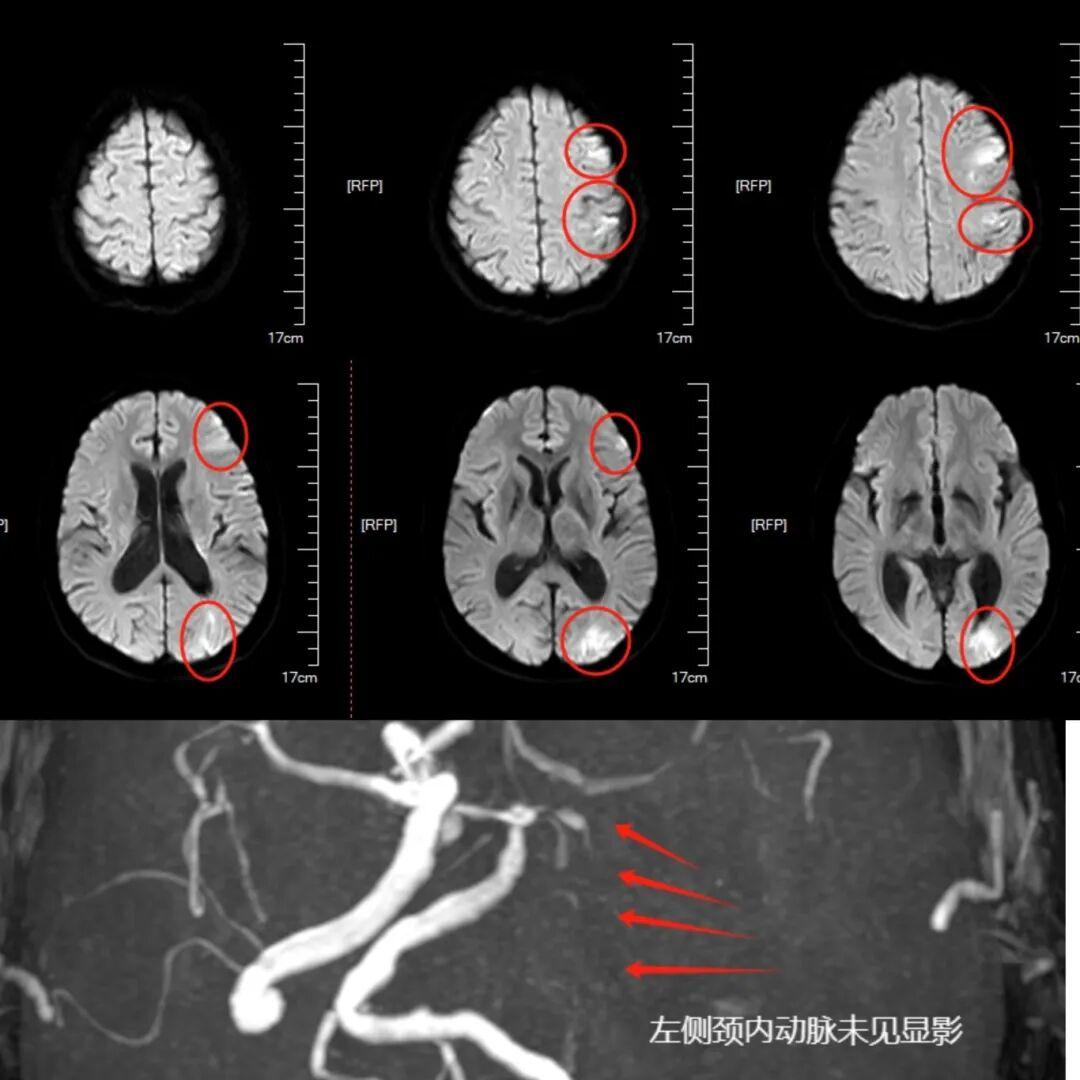
入院时,薛先生嗜睡、混合性失语,右侧肢体力0级,NIHSS评分达18分,病情危急。因患者孤身、家属远在外地,医院立即开通卒中绿色通道,急诊团队迅速完成颅脑CT排除脑出血。鉴于发病时间不明无法静脉溶栓,结合症状神经内科医生高度怀疑颅内大血管闭塞,后续磁共振证实其左侧颈内动脉末端急性闭塞,大脑面临严重缺血危机。
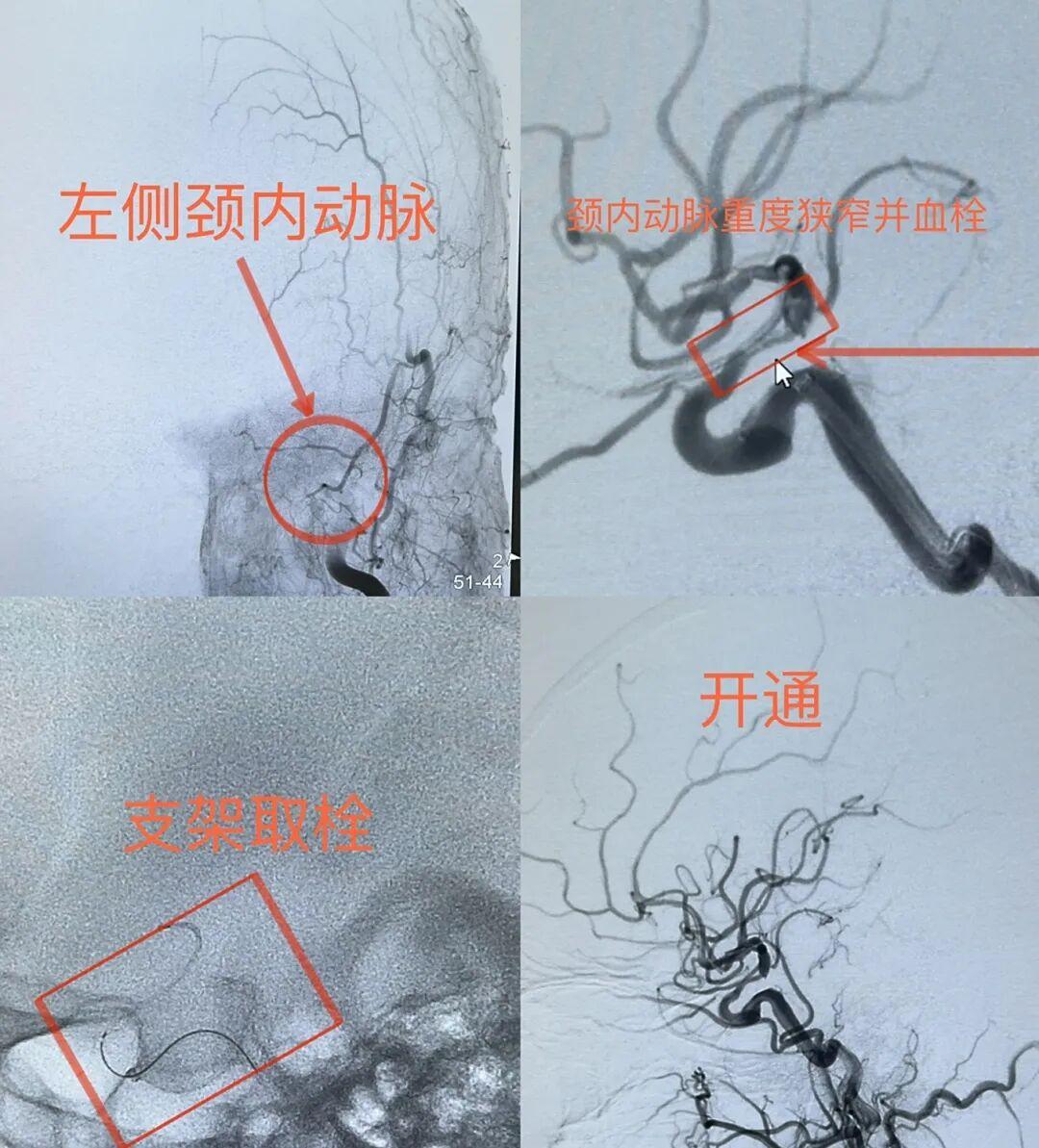
医院神经内科介入团队评估后,决定立即实施介入取栓手术。在征得家属电话同意并启动应急签字程序后,团队于全麻下通过微创方式,抽吸并以支架“网”出栓子,成功开通闭塞血管,为患者抢回“大脑生机”。
多学科协同:助力患者一周康复出院
术后薛先生转入ICU监护,次日拔管后转入普通病房。医院神经内科、康复医学科及护理团队启动多学科联合康复方案,患者术后第3天意识清醒,第7天顺利出院,右侧肢体肌力恢复至4级,生活基本自理。
出院当天,薛先生及家属对广州这座城市和广州市花都区人民医院表达了由衷感谢。从火车站工作人员、120急救人员,到广州市花都区人民医院卒中中心涵盖的医务科、急诊医学科、医学影像科、神经内科、介入团队、重症医学科、康复医学科及全体护理人员,正是这环环相扣、高效运转的救治体系,共同为他赢得了新生。为此,他们特地留下感谢信,并与医护人员合影留念。

什么是脑卒中?
脑卒中,俗称“中风”,是一种急性脑血管疾病,分为两大类:缺血性卒中(脑梗死)和出血性卒中(脑出血)。它是由于脑部血管阻塞或突然破裂而引起脑组织损伤的一组疾病。

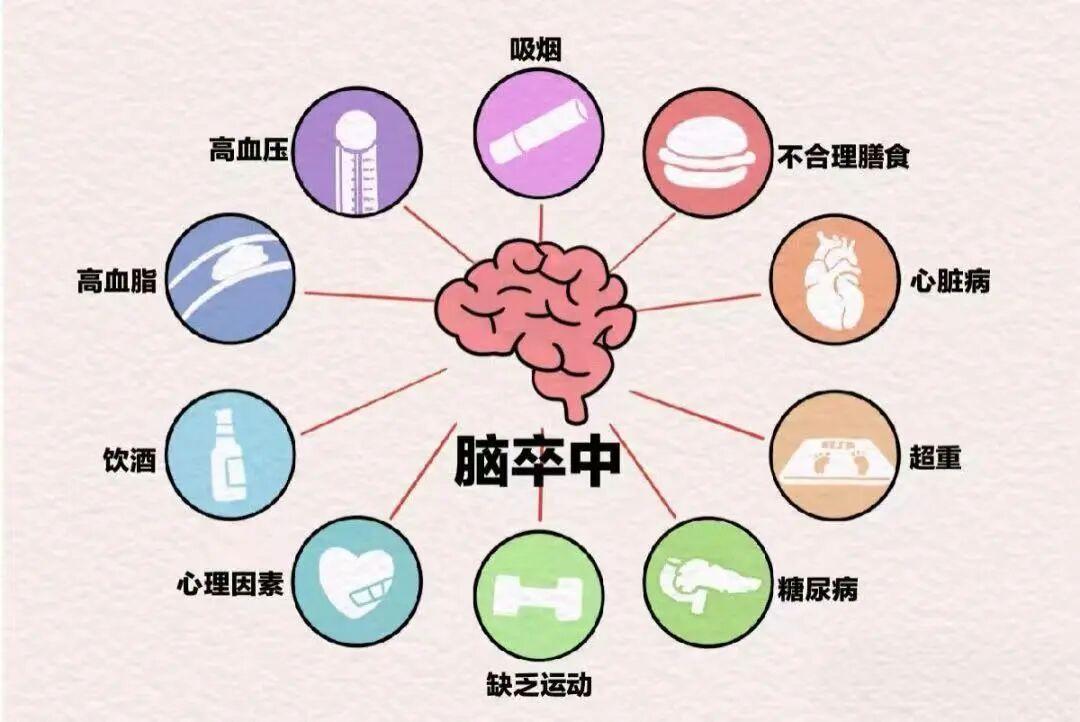
过去,脑卒中常被视为“老年病”,但近年来其发病年龄正逐渐年轻化。
这一趋势与年轻人长期熬夜、饮食不规律、缺乏运动、吸烟饮酒、压力过大等不良生活习惯密切相关;同时,高血压、高血脂、糖尿病等慢性病的年轻化,也显著增加了年轻人的卒中风险。因此,脑卒中早已不是老年人的“专属疾病”,年轻人更应提高警惕。
如何快速识别脑卒中?记住“中风120”
脑卒中发病突然,及时识别是挽救生命的第一步。临床中常用“中风120”快速判断,简单易记:
• “1”看:观察面部表情,让患者微笑,看是否有一侧嘴角歪斜、面部不对称的情况;
• “2”查:让患者抬起两侧手臂,看是否有一侧手臂无力下垂、无法维持抬起姿势;
• “0”听:倾听患者说话,看是否有言语不清、表达困难或无法理解他人话语的情况。
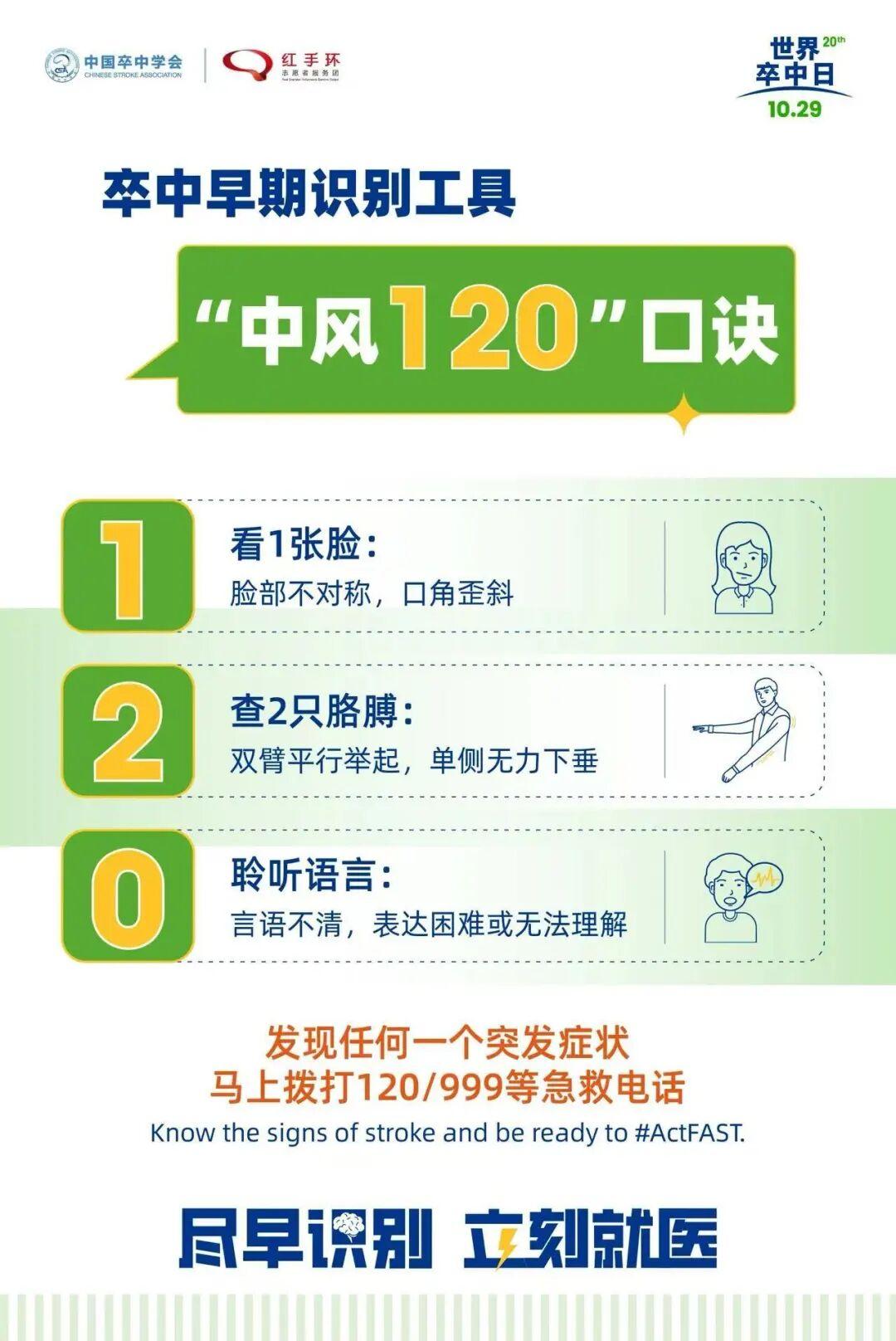
只要出现以上任意一种症状,就可能是脑卒中发作,需立即拨打120,尽快将患者就近送往有卒中救治能力的医院。
缺血性卒中有什么治疗方法?
目前缺血性卒中急性期最重要的两种治疗手段是静脉溶栓和介入取栓术。
溶栓治疗通过静脉输注溶栓药物,溶解堵塞脑血管的血栓,快速恢复脑部血流,减少脑组织损伤。
介入取栓术通过影像引导将导管送达堵塞部位,直接取出血栓恢复脑部血流,是国际公认能显著改善预后的先进技术。
这两种治疗方案均具有时效性,静脉溶栓一般要求于发病4.5小时内进行,介入取栓多于发病6小时内进行,在专科医生的评估下,有些介入取栓可放宽到发病24小时。总的原则是越早越好!
神经内科简介

广州市花都区人民医院神经内科成立于2009年,现已发展成为集医疗、教学、科研于一体的独立专科,由专科门诊、急诊、电生理诊断室及住院病房组成。
科室是广州市花都区人民医院国家三级卒中中心核心科室,脑血管病救治已成为本专科特色,诊治水平已达国内同级医院领先水平。开展脑卒中高危患者筛查,制定个体化预防方案;24小时开通脑卒中绿色通道,开展急性缺血性卒中静脉溶栓治疗、介入取栓治疗、早期康复治疗;开展脑卒中规范预防(包括一级和二级预防)。
熟练掌握脑血管造影术、支架取栓术、颅内外动脉狭窄的支架植入术、球囊扩张成型术,推动建立全流程连续性脑卒中防治服务体系。针对老年性痴呆发病率逐渐升高的趋势,成功申报成为国家记忆防治中心建设单位核心科室,开设记忆门诊及认知障碍病房。
文、图|王沫依 周雍庭 刘聪